乳腺癌的检查
作者:匿名
来源:癌症救助网
时间:2011-04-15 05:26:34
乳腺癌的检查方法:1.乳房检查 2.影像学检查 3.实验室检查 4.乳腺肿物活组织检查
1.乳房检查:
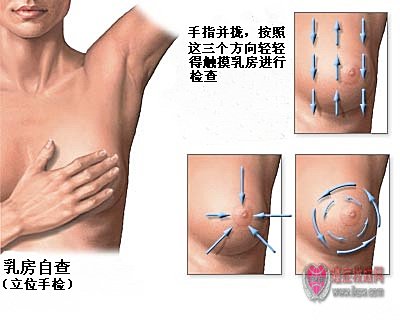
正确的检查方法可以使更多的乳腺癌能早期发现。医务人员应当教会妇女定期进行自我检查。
(1)检查时体位
病人取坐位,两臂自然下垂或置于膝上。应在光线良好的地方检查,以免遗漏轻微的皮肤变化。对于肥胖或乳房较大,或肿块位于乳房深部的病人,在坐位检查后还应取卧位检查,并在肩背部垫一枕头,使胸部隆起,乳房较为平坦,这样不易遗漏小肿块。
(2)检查的最佳时间
月经正常的妇女,月经来潮后第9~11天是乳腺检查的最佳时间,此时雌激素对乳腺的影响最小,乳腺处于相对静止状态,容易发现病变。在哺乳期出现的肿块,如临床疑为肿瘤,应在断乳后再进一步检查。
(3)检查步骤
在充分显露患者的前胸和乳房后,首先应观察乳腺的发育情况,两侧乳房是否对称,大小是否相似,两侧乳头是否在同一水平上,乳头是否有回缩凹陷,乳头、乳晕有无糜烂,乳房皮肤色泽如何,有无水肿和橘皮样变,是否有红肿等炎性表现,乳腺区浅表静脉是否怒张等。以上观察结束后,让患者双手上举,以显示乳腺的侧下方和尾部,观察这一区域的情况。接着对双侧乳腺作全面的触诊,可以按乳腺的象限或顺时针方向,用指腹而不是指尖进行扪诊。发现乳腺肿块后,应注意肿块的大小、质地,边界是否光滑,活动度如何。一般说来,良性肿瘤的边界常较清晰,活动度大,恶性肿瘤浸润性生长时边界不清,活动度较差。但早期时良、恶性难以区别。用手轻轻抬起整个乳房,增加乳腺皮肤的张力,在病灶上方看到轻微的皮肤皱缩和牵拉引起的微小凹陷,是早期乳腺癌的表现之一,有时需反复数次检查才能发现这一征象。对于较大的肿块,还需检查与深部组织的关系。让患者两手叉腰,使胸肌处于收缩状态,当肿瘤侵犯胸肌筋膜或胸大肌时,胸肌收缩时可见患侧乳房抬高,活动受限制,此时肿瘤往往已属较晚期。对于有乳头溢液的病例,应在乳晕及乳晕周边按顺时针方向进行触诊。管内乳头状瘤常较小,临床检查往往不易发现。如扪及局部有结节后可轻轻挤压,观察排液情况和溢液性质,并记录肿瘤或排液管口的方位,以便手术时定位。
检查腋下及锁骨上淋巴结时,病人取坐位,检查者用手托起患者的手臂,或让患者将手放置在医生肩部,使腋部完全放松。检查腋窝时应注意有无肿大的淋巴结,其大小、质地、活动度以及与周围组织的关系。检查锁骨上淋巴结时医生最好站在病人背后,让患者放松,从锁骨头开始向上、向外仔细检查。
触诊:触诊顺序。
病人仰卧,上臂外展;腋窝区肿大淋巴结触诊。
对临床可疑病例,特别是45岁以上、有高危因素的病人,应作进一步检查或随访。
2、影像学检查
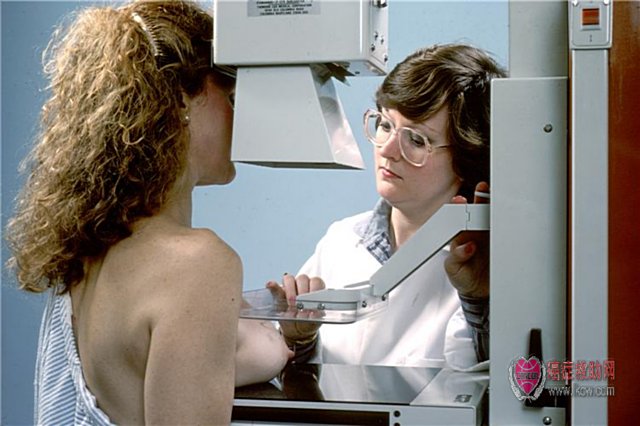
(1)X线检查
乳腺X线摄影是诊断乳腺肿瘤最重要、最有效、也是临床应用最广泛的方法,分为干板照相及低剂量X线照相。乳腺X线摄片主要适用于有临床症状的30岁以上女性;查体怀疑恶性,大于或等于25岁,小于30岁的女性;对于小于25岁未曾生育并有临床症状的女性,主要应行B超检查。
干板照相又称静电摄影,其优点是对微小钙化点的分辨率较高,检查时能紧贴胸壁,包括乳房后间隙,这正是X线照相易遗漏的部位。但干板照相每次接受的X线量较大,干板的装置还有些机械方面的问题。
钼靶X线照相又称软X线照相,适用于软组织及乳腺照相。目前采用低剂量片-屏组合系统,照射剂量所致的放射致癌危险性已接近自然发病率。乳腺疾病在X线片上表现一般可分为肿块或结节病变、钙化影及皮肤增厚症群、导管影改变等。
年轻妇女的乳腺组织容易受放射线的损伤,同时因其乳腺组织较致密,一般不宜作出诊断及鉴别,因而对35岁以下的妇女常不主张作乳腺照相检查。乳腺照相临床上常用于鉴别乳腺良、恶性病变,用于普查可以发现临床上未能触及的肿块。
(2)超声显像检查
目前已成为乳腺癌诊断的常规检查手段。超声显像检查无损伤性,可以反复应用。对乳腺组织较致密者采用超声显像检查较有价值,但主要用途是鉴别肿块系囊性还是实质性。囊性肿块有时可在超声显像引导下作针吸,如果吸出液体可以不必手术。超声显像对乳腺癌诊断的准确率为80%~85%,超声显像对诊断肿块大小常较准确。
(3)CT检查
CT检查可作为乳腺照相的补充,而不是作为常规方法。CT可用于不能扪及的乳腺病变活检前定位,确诊乳腺癌的术前分期,检查乳腺后区、腋部及内乳淋巴结有无肿大,有助于制订治疗计划。
(4)磁共振检查 (MRI)
浸润型导管癌的磁共振表现为边界不清、不规则毛刺的低信号强度肿块。但磁共振不能显示微细钙化灶。有一组120例妇女用X线照相与磁共振比较,前者阳性率高于后者。
(5)其他影像学检查
1)热图像检查
常用有液晶及远红外热图像两种方法。热图像是利用肿瘤细胞代谢快,无糖酵解产生的热量较周围组织高,因而在肿块部位显示热区。但热图相对较小肿瘤检出率低,假阳性及假阴性较多,经广泛评价后,目前大多已不将热图像作为诊断乳腺癌的主要依据。
2)近红外线扫描
近红外线的波长为600~900μm,易穿透软组织。利用红外线透过乳房不同密度组织显示出各种不同灰度影,从而显示乳房肿块。此外红外线对血红蛋白的灵敏度高,乳房血管可显示清晰。乳腺癌常有局部血运增加,附近血管变粗,红外线对此有较好的图像显示,有助于诊断。
3、实验室检查
(1)癌胚抗原(CEA)
乳腺癌患者术前检查有20%~30%血中CEA含量升高,而晚期及转移性癌患者中则有50%~70%出现CEA高值。CEA值增高时提示病变在进展,降低时好转。
(2) 血清谷胱甘肽—S转移酶(GSTs)
在乳腺癌早期诊断中具有一定价值。乳腺癌患者血清中GSTs对乳腺癌的诊断灵敏度可达51.8%,特异性为82%,诊断符合率为42.5%。
(3)单克隆抗体
用于乳腺癌诊断的单克隆抗体CAl5-3对乳腺癌诊断符合率可达50%,对早期诊断尚有困难。
(4)乳腺癌肿瘤基因标志物
主要有CerbB-2以及抗癌基因p53等;该项检查需在病理活检中进行。
4、乳腺肿物活组织检查
(1)细针吸取细胞学检查
是简单易行的方法,目前已被广泛采用。细针吸取是利用癌细胞粘附力低的特点,将肿瘤细胞吸出作涂片,其诊断乳腺癌的准确率可达90%以上。
床常以此作为乳腺癌治疗及乳腺癌根治术的依据。
对于临床检查可能为乳腺癌,而细胞学检查不明确的患者,应先行活组织检查,病理学确诊后方可采取乳腺癌根治术治疗,以防误诊错治。乳腺肿
细针穿刺时应注意避免造成穿刺道肿瘤播散,应尽可能缩短穿刺与手术的间隔时间,手术时保证将穿刺道与肿物及周围组织一并切除。
(2)切除活检和切取活检
乳腺肿物活检是乳腺肿物明确诊断的最后方法,在细胞学诊断不明确的情况下尤应进行活检。活检采用的手术方式:①切除活检,应用于乳腺肿物较小,肿物直径一般在2cm左右,肿物与周围组织没有粘连,活检手术时完整切除全部肿瘤及少量周围组织;②切取活检,应用于肿瘤体积较大,完整切除困难,且急于明确病理诊断而制定治疗方案(手术、放疗或化疗)者,可首先切取少部分肿瘤组织进行诊断,实际上在临床上较少采用。
乳腺肿物小于5cm者,应在手术室做好乳腺癌根治术准备的情况下进行活组织检查(切除活检或切取活检),取得肿瘤组织标本后立即做冰冻切片病理检查,在证实恶性肿瘤诊断后即进行根治性手术,即一步处理法。如无冰冻切片条件,可采用组织印片细胞学检查,或采用常规病理检查,病理证实后再进行手术,但应尽可能缩短活检和根治性手术之间的间隔时间,原则上不超过两周,此为两步处理法。
目前国内多采用一步处理法。临床上关于两步处理法的安全性一直存在争议,现大多数认为切除活检后2周内行根治性手术对预后无不良影响。切取活检者只能采用一步处理法。
(3)核芯针活检:
用稍宽的针取出组织进行活检。
Copyright © 2008-2021 www.ikcw.com 版权所有 癌症救助网 - 中国(慈善救助)癌症患者第一门户网站 未经授权请勿转载
互联网药品信息服务许可证 互联网医疗卫生信息服务许可证 京ICP备08101493号 京公网安备11010502022924
十年树木,百年树人。癌症救助网,坚持公益,坚持救助,做国际慈善癌症救助网络平台!

互联网药品信息服务许可证 互联网医疗卫生信息服务许可证 京ICP备08101493号 京公网安备11010502022924
十年树木,百年树人。癌症救助网,坚持公益,坚持救助,做国际慈善癌症救助网络平台!











